Author Archives: Dr. med. dent. Wolfgang H. Koch
Ganzheitliche ZahnMedizin, Cranio- faziale- Orthopädie, Umwelt-ZahnMedizin und Parodontologie, Dr. Koch & Partner, Herne www.praxis-dr-koch.de, Jameda Profil
Author Archives: Dr. med. dent. Wolfgang H. Koch
Ganzheitliche ZahnMedizin, Cranio- faziale- Orthopädie, Umwelt-ZahnMedizin und Parodontologie, Dr. Koch & Partner, Herne www.praxis-dr-koch.de, Jameda Profil
Frauen, die nach den Wechseljahren mit Östrogenen behandelt werden, behalten mehr Zähne im Mund. Dies ergab eine Untersuchung der University of Southern California an 4.000 Frauen. Die dort untersuchten Frauen, die wegen Osteoporose mit Östrogenen versorgt wurden, waren zu 36 % weniger von Zahnlosigkeit betroffen als andere. Kompletter Zahnersatz war bei diesen Frauen dementsprechend seltener nötig.
Quelle: zm 87, Nr. 19
Zahnfleischbluten und damit die Parodontitis (Parodontose), ist ein Zeichen für eine allg. Entzündungsbereitschaft des Körpers. Patienten mit einer Parodontose haben eine erhöhte Entzündungsneigung. Sie neigen zu Gelenkentzündungen und Gefäßerkrankungen. Das Risiko für Früh- und Fehlgeburten ist erhöht, und selbst die durch Entzündung geprägte Alzheimer-Erkrankung tritt gehäufter auf.
Im Rahmen der Parodontitis wird – durch die sog. MMP-8-Enzyme – das Bindegewebe des Zahnfleisches abgebaut. Die Aktivierung der MMP-8 am Zahn kann gleichzeitig die Aktivierung dieser Enzyme in den Organen nach sich ziehen, was lebensbedrohlich werden kann.
 Ein in interdisziplinärer Zusammenarbeit entwickeltes Testverfahren zur Analyse des aktiven MMP-8-Enzyms im Mundraum ermöglicht erstmalig eine rechtzeitige Parodontitis-Diagnostik und verringert so das Risiko möglicher Folgeschäden.
Ein in interdisziplinärer Zusammenarbeit entwickeltes Testverfahren zur Analyse des aktiven MMP-8-Enzyms im Mundraum ermöglicht erstmalig eine rechtzeitige Parodontitis-Diagnostik und verringert so das Risiko möglicher Folgeschäden.
Die Forscher um Prof. Timo Sorsa, Universität Helsinki, Finnland, entwickelten bereits in den 90-iger Jahren einen Antikörper zur Bestimmung der MMP-8-Werte. Mit der Entwicklung eines Testverfahrens für die Praxis kann dieser Test nun flächendeckend eingesetzt werden. Auch die Peri-Implantitis (Entzündung des Implantatbetts) beeinträchtigt die Allgemeingesundheit.
In nur wenigen Minuten misst dieser Parodontitis-Früherkennungstest direkt im Patientenspeichel, ob die MMP-8-Enzyme im Mundraum bereits aktiv sind, und sich dadurch das Risiko einer Parodontitis erhöht, und das bevor klinische Zeichen sichtbar sind. Meist ist in diesem Stadium der parodontale Gewebsabbau noch umkehrbar.
Quelle: Wolfgang H. Koch Dr. med. dent. Präsident Deutsche Parodontose-Hilfe e.V.
Die Zähne sitzen fest im Kieferknochen, glauben viele. Doch bei einer unbemerkten Entzündung des Zahnhalteapparates gibt es schnell den ersten Wackelkandidaten. Doch Sie und Ihr Zahnarzt können etwas gegen eine Parodontitis tun.
 Es beginnt meist ganz harmlos ohne Schmerzen. Das Zahnfleisch rötet sich, schwillt an und blutet häufiger. Freunde oder der Partner machen einen vielleicht auf Mundgeruch aufmerksam. Doch irgendwann, oft ganz ohne Vorwarnung, passiert es: vollkommen gesunde Zähne lockern sich, bereiten Schmerzen und müssen gezogen werden oder fallen sogar aus. Die Rede ist von Parodontitis, einer Entzündung des Zahnhalteapparates. „Wenn die Zähne nicht regelmäßig vom Zahnarzt kontrolliert werden, bleibt diese Entzündung lange unbemerkt“, warnt Dr. Dietmar Oesterreich, Vizepräsident der Bundeszahnärztekammer.
Es beginnt meist ganz harmlos ohne Schmerzen. Das Zahnfleisch rötet sich, schwillt an und blutet häufiger. Freunde oder der Partner machen einen vielleicht auf Mundgeruch aufmerksam. Doch irgendwann, oft ganz ohne Vorwarnung, passiert es: vollkommen gesunde Zähne lockern sich, bereiten Schmerzen und müssen gezogen werden oder fallen sogar aus. Die Rede ist von Parodontitis, einer Entzündung des Zahnhalteapparates. „Wenn die Zähne nicht regelmäßig vom Zahnarzt kontrolliert werden, bleibt diese Entzündung lange unbemerkt“, warnt Dr. Dietmar Oesterreich, Vizepräsident der Bundeszahnärztekammer.
Warum die Parodontitis gefährlich ist (Download PDF/1,7 MB)
Quelle: Neue Apotheken Illustrierte, Seite 9
In keinem Fachgebiet der Zahnmedizin ist so viel Bewegung wie in der Parodontologie, was die wissenschaftlichen Fortschritte durch die Grundlagenforschung betrifft. Im Zeitalter der Biotechnologie stellt die Zukunft der rekonstruktiven Parodontologie besondere Herausforderungen. In keinem anderen Fach gilt aber so sehr auch – um mit den amerikanischen Kollegen zu sprechen: „The future is bright“.
 Fast 80 % aller Erwachsenen weisen eine Gingivitis auf, nur 15 % können mit entzündungsfreien parodontalen Verhältnissen strahlen. Mehr als 40 % der über 50-Jährigen leiden an einer Parodontitis mit flachen Zahnfleischtaschen (4 bis 5 mm), und mehr als 20 % an einer Parodontitis mit tiefen Zahnfleischtaschen (mehr als 6 mm). Mehr als 15 % aller Erwachsenen, also von 50 Millionen Bürgern immerhin 7,5 Millionen, weisen eine fortgeschrittene Parodontitis und damit eine wirklich gebotene Behandlungsbedürftigkeit auf.
Fast 80 % aller Erwachsenen weisen eine Gingivitis auf, nur 15 % können mit entzündungsfreien parodontalen Verhältnissen strahlen. Mehr als 40 % der über 50-Jährigen leiden an einer Parodontitis mit flachen Zahnfleischtaschen (4 bis 5 mm), und mehr als 20 % an einer Parodontitis mit tiefen Zahnfleischtaschen (mehr als 6 mm). Mehr als 15 % aller Erwachsenen, also von 50 Millionen Bürgern immerhin 7,5 Millionen, weisen eine fortgeschrittene Parodontitis und damit eine wirklich gebotene Behandlungsbedürftigkeit auf.
Dagegen steht, dass nur ca. eine Million Fälle, also nicht einmal 15 % der an Parodontitis erkrankten Menschen, auf Kasse behandelt werden.
In keinem anderen Fachgebiet bleibt die Kooperation Arzt / Zahnarzt so sehr gefordert und nutzbringend für beide Seiten.
Beispiele, die aufzeigen, wie Arzt und Zahnarzt in der gemeinsamen Betreuung von Patienten zusammenarbeiten können. Wie sagt die Deutsche Gesellschaft für Parodontologie (DGP): „Bei der Parodontitis ist nicht nur das Zahnbett erkrankt, sondern der Patient ist krank.“
Unter den aufgeführten Aspekten kommen der Prävention, der frühzeitigen Diagnostik und der Therapie der Parodontitis sowie dem Vermeiden von Spätfolgen mit hoher Erkrankungsprogression nicht nur aus zahnmedizinischer, sondern auch aus medizinischer und gesundheitsökonomischer Sicht höchste Priorität zu.
Wissenschaftlich befindet sich die Parodontologie an der Schwelle einer Revolution, die Eingang in die Praxen findet, eine neue Grundlage für die Versorgung der Patienten schafft und große Herausforderungen an den Zahnarzt als Behandler stellt. Vom wissenschaftlichen Standpunkt aus gesehen, gehört ein besseres Verständnis der Wirkmechanismen zu den wichtigsten Themen der Zukunft. Parodontale Infektionen, die Attachmentverlust, Knochenverlust und systemische Entzündungen verursachen, können bestimmt und das Risikoprofil eines Patienten präzise ermittelt werden. Neue, vielversprechende Wege wurden gefunden, um bei individuellen Prädispositionen durch Interventionsmaßnahmen unterstützend einzugreifen. Mögliche Verbesserungen auf den Gebieten der Chirurgie, der Zellbiologie, der Molekularbiologie, der Gentechnik, der Biomaterialwissenschaft und Bioinformatik sowie des Tissue-Engineering werden zu einer echten Revolution auf dem Gebiet der Rekonstruktion parodontitisbedingter Defekte führen.
Die Parodontologie spielt in der Zahnheilkunde eine besonders wichtige Rolle, weil hier eben die Verantwortung des Zahnarztes als Arzt gefordert ist. Die Parodontitis ist meist keine auf den Zahn-, Mund- und Kieferbereich beschränkte Erkrankung, wie die vielen wissenschaftlichen Studien zeigen. Dies bedeutet einen gewaltigen Aufschwung, nicht nur für die Fachdisziplin Parodontologie, sondern vor allem für die Praxen, die sich verantwortungsbewusst dieser Aufgabe stellen. Sie bietet den Einstieg in eine neue Welt der Medizin für die Praxis.
 Wer regelmäßig Zähne putzt, tut auch etwas für seinen Gefäßschutz. Das belegt eine aktuelle Studie aus London, wie die Ärztezeitung schreibt. Die Untersuchung brachte zutage, dass seltenes Zähneputzen mit einer erhöhten kardiovaskulären Erkrankungsrate assoziiert werden kann. In der Studie wurden fast 12.000 Männer und Frauen mit einem Altersdurchschnitt von 50 Jahren gefragt, wie oft sie ihre Zähne putzen. Heraus kam: Wer nur einmal am Tag seine Zähne putzt, hat ein 30 % höheres Risiko für kardiovaskuläre Ereignisse. Wer noch seltener putzt, erhöht sein CV-Risiko sogar um 70 %. Verglichen wurde jeweils mit Personen, die zweimal täglich zur Zahnbürste greifen.
Wer regelmäßig Zähne putzt, tut auch etwas für seinen Gefäßschutz. Das belegt eine aktuelle Studie aus London, wie die Ärztezeitung schreibt. Die Untersuchung brachte zutage, dass seltenes Zähneputzen mit einer erhöhten kardiovaskulären Erkrankungsrate assoziiert werden kann. In der Studie wurden fast 12.000 Männer und Frauen mit einem Altersdurchschnitt von 50 Jahren gefragt, wie oft sie ihre Zähne putzen. Heraus kam: Wer nur einmal am Tag seine Zähne putzt, hat ein 30 % höheres Risiko für kardiovaskuläre Ereignisse. Wer noch seltener putzt, erhöht sein CV-Risiko sogar um 70 %. Verglichen wurde jeweils mit Personen, die zweimal täglich zur Zahnbürste greifen.
Die seltenere Zahnreinigung war auch mit einer erhöhten Sterberate in Folge einer kardiovaskulären Erkrankung verbunden. Sie war um 10 % erhöht bei einmaligem täglichem Putzen um 50 %, wenn seltener geputzt wurde. Mit dieser Studie wird erneut der Zusammenhang zwischen Zahngesundheit und Gefäßen gezeigt. Auch zwischen rheumatoider Arthritis und Parodontose wurde eine entsprechende Beziehung beschrieben.
Quelle: ZM 100, Nr. 14 A, 16.07.2010
Empfehlung der Deutschen Parodontose-Hilfe e.V.
Seit Jahrzehnten sind sie die Bonnie und Clyde des Interdentalraumes: Karius und Baktus ziehen von Zahn zu Zahn, ätzen Löcher hinein und verstecken sich darin, wenn man die Zähne nicht richtig putzt. So wurde und wird es Kindern erzählt. Doch nach einer Studie von britischen Wissenschaftlern muss nun umgedacht werden: Regelmäßiges Zähneputzen schützt nicht nur vor Karies, sondern auch vor Herzanfällen. Eltern sollten ihre Kinder also jetzt nicht mehr nur vor Karius und Baktus warnen, sondern auch vor Infarktus.
Die Mundhöhle wird von unterschiedlichen Gewebsstrukturen gebildet. Auf diesen Grenzflächen lassen sich bis zu 700 verschiedene Bakterienarten finden. Sie befinden sich auf der glatten Zahnoberfläche in kariösen Zahnlöchern, in infizierten Wurzelkanälen, Zahnfleischtaschen, auf der Zunge und auch auf den Tonsillen.
Ursachen der Parodontitis sind nicht nur mangelnde Mundhygiene und Zahnsteinbildung, sondern auch Infektionen mit Mikroorganismen (Bakterien). Hierbei handelt es sich um eine Infektionskrankheit. Diese Mikroorganismen produzieren Entzündungsbotenstoffe. Hierdurch kommt es zu einer Entzündungsreaktion.
Bereits 1996 konnte gezeigt werden, dass parodontale Erkrankungen das Frühgeburtsrisiko um das 7,5-Fache erhöhen. Vor diesem Hintergrund wird die Bedeutung einer schnellen und zuverlässigen Diagnostik der an der Parodontitis beteiligten Erreger ersichtlich. Werden diese Entzündungserreger nachgewiesen, müssen geeignete Therapien (Antibiotikabehandlung, Mundspüllösung mit ätherischen Ölen, Autovaccinbehandlung) durchgeführt werden.
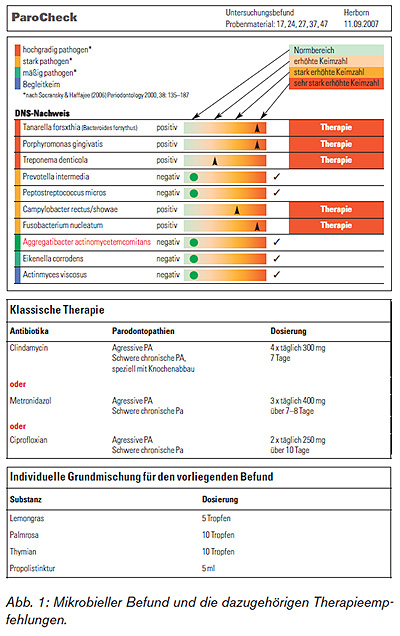
Der Einsatz ätherischer Öle in der Zahnheilkunde ist hinlänglich bekannt. So enthält das Mundwasser Listerine eine Kombination aus Alkohol und ätherischen Ölen. Diese sind jedoch im Vergleich zum enthaltenen Alkohol unterdosiert. Das Institut für Mikroökologie in Herborn hat als erstes Institut in Deutschland einen Test entwickelt, der neben dem Nachweis parodontalpathogener Erreger und der Empfehlung entsprechender Antibiotika auch eine Empfehlung und Austestung ätherischer Öle beinhaltet. Diese Austestung erfolgt analog einem Antibiogramm, so dass für jeden Erreger ermittelt werden kann, welches ätherische Öl am wirkungsvollsten ist. In der Apotheke lässt sich dann aufgrund des Befundes ein individuelles Mundwasser herstellen. Durch den Einsatz ätherischer Öle, die eine breite antibiotische Wirkung haben, kann auch dem Patienten eine wirkungsvolle Therapie angeboten werden, der auf Antibiotika verzichten möchte.
Eine schwere, lang anhaltende und nicht therapierte Parodontitis kann wie andere schwere Infektionen an Zähnen oder im Kieferkochen zu einer Blutvergiftung führen. Das sagte Privatdozent Dr. Christian Wrede, Chef des Interdisziplinären Notfallzentrums Charité Berlin, auf einer Pressekonferenz der Deutschen Gesellschaft für innere Medizin in Berlin. Daher sei es besonders wichtig, Infektionen im Mundraum ernst zu nehmen und zügig fachgerecht zu therapieren.
Mit derzeit 110.000 Neuerkrankungen pro Jahr sei die Sepsis eine immer häufiger auftretende und in vielen Fällen letal verlaufende Erkrankung. Soweit der Verdacht einer Blutvergiftung besteht, sollte die Blutkultur für die Wahl des Antibiotikums Voraussetzung sein, so Wrede. Während für eine Sepsis vorwiegend Bakterien verantwortlich seien, müsse bei Immunsupprimierten Patienten auch an Viren oder Pilze gedacht werden.
Quelle: zm 100, Nr. 5 A, 01.03.2010
In einer amerikanischen Studie an 5.000 Krebspatienten und mehr als 10.000 Kontrollpersonen fand sich bei den Patienten mit Zahnverlust durch Parodontitis eine im Vergleich zu Zahngesunden höhere Krebsrate, vor allem bei Speiseröhrenkrebs, Kopf-/Hals-Tumoren und Lungenkrebs. Parodontitis selbst gilt als Risikofaktor.
Die Amerikanische Krebsgesellschaft American Association for Cancer Research veröffentlichte die Studie in der Mai-Ausgabe ihres Magazins Cancer Epidemiology and Biomarkers Prevention (Akio Hiraki, Keitaro Matsuo, Takeshi Suzuki, Takakazu Kawase, and Kazuo Tajima: „Teeth Loss and Risk of Cancer at 14 Common Sites in Japanese. Tooth Loss Strongly Linked to Risk of Esophageal, Head and Neck, and Lung Cancer“, Cancer Epidemiol Biomarkers Prev 2008 17: 1.222-1.227).
„Zahnverlust ist eine Folge einer chronischen bakteriellen Infektion und kann daher, ähnlich wie eine chronische Infektion und Entzündung, ein wichtiger Risikofaktor für die Pathogenese von Krebs sein“, erklärt Studienleiter Ph.D. Akio Hiraki, Wissenschaftler am Aichi Cancer Center. Nach diesen Studienergebnissen haben Patienten mit Zahnverlusten ein um 136 Prozent erhöhtes Risiko für Speiseröhrenkrebs. Das Risiko für Kopf- und Halstumoren war um 68 Prozent erhöht, für Lungenkrebs war es um 54 Prozent erhöht. Darüber hinaus stieg die Krebsrate proportional mit der Anzahl der verlorenen Zähne. Dieser Zusammenhang war unabhängig vom Rauchen.
Während die ausgedehnten Entzündungen die Affinität zwischen Zahnverlust und Krebsrisiko erklären, kann der Zahnverlust bei Krebspatienten auch schlicht ein Hinweis auf allgemein ungesunden Lebenswandel sein, der Krebsentstehungen begünstigen kann. Patienten mit Zahnlücken können sich oft nicht mehr so gesund mit viel Gemüse und Obst ernähren, und ungesunde Nahrungsauswahl ist ebenfalls ein bekannter Risikofaktor für Krebs. Auch wenn die Mechanismen bisher noch ungeklärt sind, betonen die Forscher, dass Mundhygiene ein wichtiges Kriterium für die allgemeine Gesundheit ist. Sie vermuten darüber hinaus, dass der Zahnerhalt über die Verbesserung der Mundhygiene auch das Risiko für die Entwicklung von Krebserkrankungen senken kann.
Quelle: DZW 23/08
Die Parodontitis ist einer der größten Risikofaktoren für die Entstehung zahlreicher Allgemeinerkrankungen und gilt inzwischen als Volkskrankheit. Heute weiß man: Viele Allgemeinerkrankungen haben ihren Ursprung im Mund, umgekehrt können Allgemeinerkrankungen aber auch die Gesundheit unserer Zähne gefährden. Die medizinische Forschung konnte inzwischen nachweisen, dass eine von Bakterien verursachte Entzündung des Zahnhalteapparates (Parodontitis) Ursache für zahlreiche gesundheitliche Probleme sein kann.
 Die Wechselwirkungen zwischen Zahngesundheit und Allgemeinerkrankungen wird bei Diabetes mellitus besonders deutlich. Leidet ein Diabetiker unter Parodontitis, lässt sich sein Blutzucker schwerer einstellen. Die Erreger, die über die Blutbahn in den Körper gelangen,behindern die Aufnahme des Insulins. Wird die Parodontitis therapiert, verbessert sich auch die Blutzuckerkontrolle. Umgekehrt kann ein Diabetes die Zahngesundheit gefährden. Der erhöhte Zuckerspiegel schädigt nicht nur die Blutgefäße in Körpergewebe, sondern auch im Mundraum. Dies kann – vor allem bei Diabetikern mit einem schlecht eingestellten Blutzuckerspiegel – zu Zahnbetterkrankungenführen.
Die Wechselwirkungen zwischen Zahngesundheit und Allgemeinerkrankungen wird bei Diabetes mellitus besonders deutlich. Leidet ein Diabetiker unter Parodontitis, lässt sich sein Blutzucker schwerer einstellen. Die Erreger, die über die Blutbahn in den Körper gelangen,behindern die Aufnahme des Insulins. Wird die Parodontitis therapiert, verbessert sich auch die Blutzuckerkontrolle. Umgekehrt kann ein Diabetes die Zahngesundheit gefährden. Der erhöhte Zuckerspiegel schädigt nicht nur die Blutgefäße in Körpergewebe, sondern auch im Mundraum. Dies kann – vor allem bei Diabetikern mit einem schlecht eingestellten Blutzuckerspiegel – zu Zahnbetterkrankungenführen.
Die Parodontitis stellt eine ernsthafte Gefahr für die Gesundheit dar. Deshalb ist Vorbeugung so wichtig. Die Deutsche Parodontose-Hilfe e.V. empfiehlt:
Quelle: Dr. med. dent. Wolfgang H. Koch
Forschungen haben gezeigt, dass mehr als die Hälfte der Patienten mit rheumatoider Arthritis unter bakteriellen Entzündungen des Zahnhalteapparates (Parodontitis) leiden.
 „Patienten mit Morbus Bechterew, die unter einer Entzündung der Sehnenansätze, besonders an Becken und Wirbelsäule leiden, haben sogar ein 6,8-fach erhöhtes Risiko für eine Parodontitis. Aber auch bei Rheuma im Kindes- und Jugendalter besteht eine erhöhte Gefahr, eine Parodontitis zu entwickeln. Wie wir aus aktuellen Forschungsarbeiten einer interdisziplinären Forschergruppe an der Berliner Charité wissen, liegt das darin begründet, dass beide Krankheitsbilder entzündlich bedingt sind und sich möglicherweise gegenseitig verstärken können“, so der Bundesverband Deutscher Rheumatologen.
„Patienten mit Morbus Bechterew, die unter einer Entzündung der Sehnenansätze, besonders an Becken und Wirbelsäule leiden, haben sogar ein 6,8-fach erhöhtes Risiko für eine Parodontitis. Aber auch bei Rheuma im Kindes- und Jugendalter besteht eine erhöhte Gefahr, eine Parodontitis zu entwickeln. Wie wir aus aktuellen Forschungsarbeiten einer interdisziplinären Forschergruppe an der Berliner Charité wissen, liegt das darin begründet, dass beide Krankheitsbilder entzündlich bedingt sind und sich möglicherweise gegenseitig verstärken können“, so der Bundesverband Deutscher Rheumatologen.
Die Folge beider Erkrankungen ist letztlich ein schleichender Abbau von körpereigenem Gewebe wie Knorpel und Knochen – es kommt zu einer Zerstörung der Gelenke im Fall einer RA – rheumatoiden Arthritis – bzw. des Zahnhalte-Apparates im Fall einer Parodontitis. „Daran beteiligt sind in beiden Entzündungsprozessen ähnliche entzündungsfördernde Substanzen“, berichtet Prof. Dr. med. Gerd Rüdiger Burmester, Leiter der Medizinischen Klinik mit Schwerpunkt Rheumatologie und Klinische Immunologie, Charité-Universitätsmedizin Berlin, Campus Mitte. „Aktuell wird einer der vielen Keime in der Mundflora intensiv erforscht, da sich in einigen Untersuchungen gezeigt hat, dass dieses Bakterium möglicherweise bei diesem Entzündungsprozess eine führende Rolle spielt und einige Substanzen, die auch bei der RA nachgewiesen wurden, selbst bilden kann“.
Die bakteriellen Erreger einer Parodontitis können die Aktivität einer rheumatischen Erkrankung verstärken. „Aktuelle Studiendaten aus Rumänien zeigen, dass bei RA-Patienten mit Parodontitis eine etwas höhere Krankheitsaktivität als bei RA-Patienten ohne Parodontitis zu beobachten ist“, betont Burmester. Möglicherweise können die Parodontitis-Bakterien bei RA-Patienten auch in den Gelenken direkt zu den Gewebeschädigungen beitragen.
Wie US-Forscher aktuell berichten, kann eine Parodontitis sogar bei gesunden Nichtrauchern das Risiko für eine Erkrankung an RA (rheumatoider Arthritis) bereits um das 2,6-fache erhöhen.
Umso wichtiger ist es, Patienten, die bereits an einer rheumatischen Erkrankung leiden, zum Zahnarzt zu überweisen.
Quelle: www.rheumatologen-im-netz.de
An der Universität Greifswald wurden Zusammenhänge von Hormonersatz-Therapie und Mundgesundheit geprüft. Es wurde hinterfragt, warum Frauen parodontologisch gesünder sind als Männer, aber über weniger Zähne als diese verfügen.
Prof. Dr. Thomas Kocher hierzu: „Einerseits wurde die alte Volksweisheit bestätigt, dass im Schnitt jedes Kind die Mutter einen Zahn kostet – bei bildungsferneren Frauen war dieser Zusammenhang größer als bei höher gebildeten. Andererseits fanden wir erstaunlich deutliche Ergebnisse für unsere Hypothese, dass bei den über 50-jährigen Frauen Hormonersatztherapie eine deutliche Rolle spielen könnte. Wir sehen, dass die Anzahl der natürlichen Zähne in dieser Altersgruppe bei Frauen mit Hormonersatztherapie signifikant über derjenigen der Männer und diese noch über derjenigen der Frauen ohne Östrogensubstitution lag.“
Ein Zusammenhang zwischen Osteoporose ist nicht ausgeschlossen, wurde aber nicht dezidiert untersucht. Die Konsequenz für die Zahnmedizin: Wenn immer weniger Frauen in der Menopause Hormone erhalten, steigt das Risiko für Zahnverlust.
 „Dunkle Schokolade ist gesund“
„Dunkle Schokolade ist gesund“Durch Untersuchungen anhand der großen Greifswalder Bevölkerungsstudie SHIP (Study of Health of Pomerania) mit mehr als 4.000 Probanden konnten Greifswalder Wissenschaftler aufzeigen, dass bei ausreichend hoher Magnesiumkonzentration im Blut weniger Entzündungen des Zahnfleischs auftreten und damit einhergehend ein verbesserter Erhalt der Zähne zu verzeichnen ist. Auch die altersbedingte Zunahme der Parodontitis und der Zahnverlust über eine fünf Jahre dauernde Nachuntersuchungszeit verliefen bei ausreichender Magnesiumzufuhr wesentlich langsamer.
„Nach den Ergebnissen dieser Studie sind insbesondere Diabetiker und junge Frauen von einer Unterversorgung mit Magnesium betroffen“, erklärten die Wissenschaftler.
„Die gute Nachricht dabei ist, dass dunkle Schokolade reichlich Magnesium enthält und darüber hinaus auch Inhaltstoffe mit günstigen Wirkungen auf das Herz-Kreislaufsystem.“
Quelle: Zahnmedizin, Ausgabe 48/09